Efectos de la terapia manual en personas con fibromialgia: Revisión sistemática y metaanálisis
Effects of Manual Therapy in People with Fibromyalgia: Systematic Review and Meta-Analysis
Christopher Cereceda-Muriel , Marianna Valdés-Silva, Danithza Chacón-Perez, Denisse Concha-Valdebenito
Resumen
Objetivo: El objetivo de esta revisión sistemática con metaanálisis es sintetizar la evidencia científica disponible sobre los efectos de la terapia manual aplicada de forma aislada en comparación a otras intervenciones en el dolor, la capacidad funcional, la impresión global de mejoría y severidad de síntomas autopercibida en personas con fibromialgia.
Metodología: Se realizó una revisión sistemática y metaanálisis con búsqueda electrónica en MEDLINE, WoS, SCOPUS, PEDro, CENTRAL y LILACS.
Resultados: Once estudios cumplieron con los criterios de selección y seis fueron incluidos en una síntesis cuantitativa. El dolor al terminar el tratamiento tuvo una diferencia de medias de -0.42 (IC al 95% -1.14, 0.30, p = 0.25), el estado funcional al terminar el tratamiento tuvo una diferencia de medias de -0.15 (IC al 95% -0.69, 0.40, p = 0.60), la impresión global de salud al terminar el tratamiento tuvo una diferencia de media de -1.13 (IC al 95% -1.68, -0.57 p = <0.00) y posterior a doce meses una diferencia de media de -0.48 (IC al 95% -0.78, -0.19 p = <0.00), la impresión global de severidad después de la intervención tuvo una diferencia de medias de -0.62 (IC al 95% -1.22, -0.03, p = 0.04) y posterior a doce meses una diferencia de medias de -0.43 (IC al 95% -1.18, 0.32, p = 0.26).
Conclusiones: La terapia manual aislada es una intervención que podría mejorar significativamente la autopercepción del estado global de mejoría y severidad de síntomas a corto plazo en comparación a agentes físicos placebo. Sin embargo, no es mejor que otras intervenciones para disminuir el dolor y mejorar la capacidad funcional.
Palabras clave
Manipulaciones musculoesqueléticas; terapia manual; fibromialgia; dolor crónico; revisión sistemática; metaanálisis.
Abstract
Objective: The aim of this systematic review with meta-analysis is to synthesize the available scientific evidence on the effects of manual therapy applied in isolation in comparison to other interventions on pain, functional capacity, global impression of improvement, and self-perceived severity of symptoms in people with fibromyalgia.
Methodology: A systematic review with meta-analysis was conducted with electronic search of MEDLINE, WoS, SCOPUS, PEDro, CENTRAL, and LILACS.
Results: Eleven studies met the selection criteria and six were included in a quantitative synthesis. Pain at the end of treatment had a mean difference of -0.42 (95% CI -1.14, 0.30, p = 0.25), functional status at the end of treatment had a mean difference of -0.15 (95% CI - 0.69, 0.40, p = 0.60), the global impression of health at the end of treatment had a mean difference of -1.13 (95% CI -1.68, -0.57 p = <0.00) and a mean difference of -0.48 after twelve months (95% CI -0.78, -0.19 p = <0.00), the global impression of severity after the intervention had a mean difference of -0.62 (95% CI -1.22, -0.03, p = 0.04 ) and a mean difference of -0.43 after twelve months (95% CI -1.18, 0.32, p = 0.26).
Conclusions: Isolated manual therapy is an intervention that could significantly improve the self-perception of the global state of improvement and severity of symptoms in the short term compared to sham physical agents. However, it is not better than other interventions to reduce pain and improve functional capacity.
Keywords
Musculoskeletal manipulation; manual therapy; fibromyalgia; chronic pain; systematic review; meta-analysis.
Introducción
La fibromialgia (FM) es un síndrome reumático e idiopático que se caracteriza principalmente por dolor crónico generalizado o hiperalgesia en cualquier zona del cuerpo sin un signo patognomónico visible [1,2]. Además, se pueden encontrar otros síntomas relacionados, como fatiga, rigidez, parestesia, insomnio, dolor de cabeza, ansiedad, disfunción cognitiva, depresión y otras alteraciones que impactan de forma importante la calidad de vida de las personas que padecen esta condición [3,4]. Su prevalencia es variable, dependiendo de la zona geográfica, el sexo, las comorbilidades y los criterios que se utilicen para su diagnóstico. Sin embargo, en la población general de la región del mediterráneo oriental (EMRO) es del 4.43%, mientras que en la región europea (EURO) es del 2.64%, en la región de las américas (AMRO) es del 2.41% y en la región del pacífico occidental (WPRO) es del 1.62% [5]. Se debe considerar que en ciertos subgrupos de personas la prevalencia aumenta, llegando a un 15.2% en personas con enfermedades reumáticas y un 14.8% en personas con diabetes mellitus tipo 2 [5]. Se ha reportado que afecta más a las mujeres entre 30 y 55 años respecto a los hombres (4.2% y 1.4%, respectivamente), con una ratio de 3:1 [6], mientras que otros estudios señalan que entre el 80% y 96% de las personas afectadas con FM son mujeres [7].
Los signos y síntomas de la FM son variados y no hay biomarcadores que faciliten su diagnóstico, por lo que este se realiza a través de la combinación de síntomas y hallazgos físicos bajo las recomendaciones del Colegio Americano de Reumatología (2016), entre los que se encuentran: (1) índice de dolor generalizado (WPI) ≥ 7 y puntaje ≥ 5 en la escala de severidad de síntomas (SSS) o WPI entre 4 - 6 y SSS ≥ 9; (2) dolor generalizado en cuatro de cinco regiones (superior izquierda, superior derecha, inferior izquierda, inferior derecha y axial), el dolor en la mandíbula, el pecho y el abdomen no se consideran parte del dolor generalizado; (3) los síntomas deben estar presente por lo menos con tres meses de antigüedad; (4) el diagnóstico de FM es válido independiente de otros diagnósticos y no excluye la presencia de otras patologías; (5) agrega la escala de síntomas de fibromialgia (FS) como un componente completo de los criterios de fibromialgia; y (6) crea un conjunto de criterios en lugar de tener criterios separados para médicos y pacientes, reemplazando la estimación del médico de la carga de síntomas somáticos con determinación de la presencia de dolores de cabeza, dolor o calambres en la parte inferior del abdomen y depresión durante los seis meses anteriores [8].
A pesar de la complejidad diagnóstica de la FM que fue mencionada anteriormente, su tratamiento es un desafío por la naturaleza multifactorial de esta condición. Las opciones de tratamiento son variadas y se enfocan principalmente en reducir los síntomas (dolor, calidad de sueño, depresión, ansiedad, entre otros), restaurar la funcionalidad de las personas y mejorar la calidad de vida (CV) [9], ya que es una condición que no presenta una resolución definitiva y se debe tratar de forma integral con un enfoque multidisciplinario [10]. Las recomendaciones de la Liga Europea contra el Reumatismo (EULAR) establecen que existen dos grandes opciones para el manejo de las personas con FM, entre los que se encuentra la terapia farmacológica y la no farmacológica [11]. En el ámbito de la terapia farmacológica se han investigado y desarrollado tratamientos mediante el uso de medicamentos antiinflamatorios no esteroidales, depresores del sistema nervioso central, antidepresivos, anticonvulsionantes, entre otros. A pesar de que se han realizado diversas revisiones sistemáticas y metaanálisis que agrupan los resultados de la terapia farmacológica, los resultados son poco concluyentes y con diferentes niveles de recomendación [11,12]. Por otra parte, en los tratamientos no farmacológicos más utilizados se encuentra la educación, el ejercicio, la terapia cognitivo conductual, las terapias alternativas y la terapia física [1,11-13]. Esta última a su vez presenta diferentes opciones, como el ejercicio, los agentes terapéuticos (ultrasonido, termoterapia, electroterapia, hidroterapia, magnetoterapia, etc.) y la terapia manual (TM) [14], la cual es entendida como la utilización de las manos para aplicar presión al cuerpo con fines terapéuticos y se realizan a través de la movilización o manipulación de diferentes articulaciones, músculos y otros tejidos en distintas direcciones y velocidades [15,16]. Son ampliamente utilizadas en los trastornos musculoesqueléticos y constituyen una alternativa terapéutica que podría ser beneficiosa para las personas que presentan FM. Algunos estudios han señalado que a pesar de que la etiología de la FM no se comprende completamente, los individuos con este síndrome presentan hiperreactividad e hiperexcitabilidad del sistema nervioso central [17,18], lo que repercute en la percepción de los estímulos nociceptivos. En este sentido, la TM, mediante la aplicación de un estímulo mecánico, podría activar una cascada neurofisiológica que actúa a nivel central y periférico, generando cambios en las zonas corticales que están involucradas en la percepción de los procesos nociceptivos, lo que finalmente se traduce en una disminución del dolor [19-21].
En el último tiempo se ha presentado un aumento de la literatura científica en relación a la utilización de técnicas de TM en personas con FM, lo que ha permitido la realización de distintas revisiones sistemáticas (RS) y metaanálisis (MA). Por una parte, se encuentran las RS enfocadas en la liberación miofascial (LM) y masaje [22-24], las cuales demuestran efectos beneficiosos significativos fuertes a corto plazo para el dolor, el sueño, la calidad de vida, la ansiedad y depresión cuando se compara con un placebo o ninguna intervención, mientras que los efectos a mediano plazo son moderados para el dolor, el sueño y la calidad de vida. Por otra parte, se encuentran las RS enfocadas en los tratamientos de quiropraxia [25,26], presentando resultados contradictorios, ya que Ernst [25] señala que no hay evidencia que demuestre que la quiropraxia sea un tratamiento efectivo para personas con FM, analizando solo tres estudios de baja calidad metodológica, mientras que Schneider et al. [26] concluye que existe evidencia moderada para el masaje y evidencia limitada para las técnicas de manipulación espinal. La RS de Hernando-Garijo et al. [27] se enfoca en los tratamientos conservadores para FM, concluyendo que la TM es una opción con evidencia fuerte para modificar el dolor, la discapacidad y la capacidad funcional a corto plazo. La RS de Heller et al. [28] se enfoca en la terapia craneosacral para el dolor crónico, demostrando que es una alternativa con efectos robustos para la mejora del dolor y la función en personas con FM, aunque señala que se necesitan más estudios. Por su parte, Sturman y Killingback [29] en su RS se enfoca en investigar la relación entre la dosis y la respuesta de la TM en FM, concluyendo que la TM tiene efectos positivos moderados para el dolor, el ánimo, el sueño, la función y la calidad de vida. Solo una RS [30] se ha realizado en la TM y el drenaje linfático (DL), la cual demostró que ambas modalidades son efectivas para la disminución del dolor y la mejora de la CV. A pesar de esto, se concluye que se necesitan más estudios. Finalmente, Schulze et al. [31] es una de las pocas RS que se enfocó en la TM en general, señalando que los resultados son no concluyentes y con baja a moderada calidad de la evidencia, ya que solo el tratamiento osteopático tuvo moderada evidencia para el dolor cuando se compara con un grupo sin intervención. A pesar de que existen RS que avalan la aplicación de las técnicas de TM en personas con FM, sus resultados siguen siendo controversiales por las diferencias de cada estudio, donde hay RS que se enfocan en los efectos de la TM pero en combinación con otras terapias, otras RS que incluyen ensayos aleatorizados y no aleatorizados, otras que analizan estudios clínicos de baja calidad metodológica, entre otros aspectos metodológicos que favorecen el poco acuerdo en la utilización de esta terapia. Además, se debe considerar que en los últimos años se han publicado nuevos estudios clínicos aleatorizados (ECAs) que podrían contribuir a esclarecer los resultados de la TM y resumir de forma cuantitativa variables que no han sido analizadas ni metaanalizadas previamente por otras RS. Es por esto que el propósito de esta RS con MA es sintetizar cuantitativamente la evidencia científica disponible sobre los efectos de la TM aplicada de forma aislada en el dolor, la capacidad funcional, la impresión global de mejoría e impresión de la severidad de síntomas autopercibida en comparación a otras intervenciones en personas con FM.
Metodología
Protocolo
Esta revisión sistemática se realizó según la declaración Preferred Reporting Items for Systematic Reviews and Meta-analysis (PRISMA) y consideró las recomendaciones del manual de la colaboración Cochrane [32-34].
Criterios de elegibilidad
Los estudios relacionados a la intervención de técnicas de TM en personas con FM eran elegibles para su inclusión cuando cumplían los siguientes criterios. 1) Población: personas mayores de 18 años con diagnóstico de FM basado en criterios mencionados por el Colegio Americano de Reumatología del año 2010 o 2016 [8] u otra institución. 2) Tipo de intervención: TM aplicada de forma aislada o en combinación con otras técnicas de terapia manual (técnicas articulares, manejo de tejido blando, masajes, etc.). La técnica debe ser aplicada por un fisioterapeuta certificado. 3) Tipo de comparación: tratamientos de otros tipos (tratamientos osteopáticos, farmacológicos, otras técnicas de TM, punción seca, ejercicio, intervenciones placebo, grupos sin intervención, entre otras). 4) Tipos de resultados: variables clínicas como dolor, discapacidad, capacidad funcional, impresión global de mejoría, impresión global de severidad, calidad de sueño, calidad de vida, depresión, ansiedad, entre otras, evaluadas con instrumentos especificados. 5) Tipo de estudio: estudios clínicos aleatorizados (ECAs) publicados en inglés o español. Los criterios de exclusión fueron 1) estudios que combinen las técnicas de TM con otra modalidad de intervención en el grupo experimental (TM en adición a ejercicio, TM más tratamiento farmacológico, TM más tratamiento siquiátrico, etc.); 2) estudios que incluyeron sujetos con otros diagnósticos musculoesqueléticos o psiquiátricos asociados (dolor cervical, lumbar, artrosis, depresión, ansiedad, entre otras); 3) estudios que tuvieran un puntaje ≤ 3 en la escala PEDro.
Fuentes de información
Se hicieron búsquedas electrónicas en MEDLINE (vía PubMed), Web of science, SCOPUS, the Physiotherapy Evidence Database (PEDro), Cochrane Central Register of Controlled Trials (CENTRAL), Literatura Latinoamericana y del Caribe en Ciencias de la Salud (LILACS) desde su inicio hasta enero del año 2023.
Estrategia de búsqueda
El proceso de búsqueda de los artículos científicos se realizó a través de una búsqueda computarizada avanzada con términos Medical Subjects Heading (MeSH) y términos de texto libre. Los términos MeSH utilizados fueron “Fibromyalgia", “Fatigue Syndrome, Chronic" y “Musculoskeletal Manipulations". Los términos de texto libre fueron “Manual therapy”, “Manipulation”, “Mobilization” y “Massage”, “clinical trial” y “randomized controlled trial”. Todos los términos utilizados se combinaron con los boleanos “AND” y “OR” según su naturaleza (términos similares o sinónimos combinados con OR y términos de origen diferente con AND). Para la búsqueda en las bases de datos MEDLINE y CENTRAL, se utilizó la estrategia de búsqueda sensible propuesta por la Cochrane [33], mientras que para las otras fue adaptada según las características de las mismas, respetando los términos propuestos. La búsqueda fue realizada por dos revisores independientes (CA- y MV-) y se consultó a un tercer revisor en caso de desacuerdo (CC-M).
El principal comando de búsqueda consideró el siguiente algoritmo: ((("Fibromyalgia"[Mesh]) OR ("Fatigue Syndrome, Chronic"[Mesh])) AND ((((("Musculoskeletal Manipulations"[Mesh]) OR ("manual therapy")) OR (mobilization)) OR (manipulation)) OR (massage))) AND (("clinical trial") OR ("randomized controlled trial")).
Selección de los estudios
Los artículos se examinaron a través del título y el resumen y posteriormente se revisaron los artículos potencialmente elegibles a texto completo para aplicar los criterios de selección. El proceso se realizó por dos revisores independientes (CA- y MV-) y se consultó a un tercer revisor en caso de desacuerdo (CC-M).
Extracción de los datos
El proceso de extracción de los datos se basó en los siguientes criterios: 1) autor y año de publicación, 2) país, 3) diseño del estudio, 4) características de la muestra (número de participantes, edad, sexo), 5) tipo de intervención y dosis utilizada del grupo experimental (TM, dosis, tiempo, etc.), 6) tipo de intervención del grupo de comparación (TM, punción seca, placebo, farmacoterapia, osteopatía, etc.), 7) seguimiento, 8) variables y 9) resultados entre grupos. Dos revisores independientes (DC-MV) realizaron la extracción de los resultados de los artículos seleccionados y un tercer revisor (CC-M) participó cuando no se llegó a acuerdo.
Evaluación del riesgo de sesgo
La evaluación se realizó de acuerdo a las recomendaciones del Manual de la colaboración Cochrane [33] y se utilizó la herramienta Risk of bias 2.0 (RoB 2) [35]. Esta herramienta evalúa el riesgo de sesgo a través de seis dominios: sesgo derivado del proceso de aleatorización, sesgo debido a desviaciones de las intervenciones previstas, sesgo debido a la falta de datos de los resultados, sesgo en la medición de los resultados, sesgo en la selección de los resultados comunicados y sesgo global. Cada uno de estos aspectos puede categorizarse como “bajo riesgo de sesgo” (color verde), “algunas preocupaciones” (color amarillo) o “alto riesgo de sesgo” (color rojo). Dos revisores independientes realizaron la evaluación del riesgo de sesgo de los estudios incluidos (SR-D y VS-A) y un tercer revisor fue involucrado en caso de desacuerdo (CC-M).
Síntesis cuantitativa
Para la realización del MA se consideró la homogeneidad en las variables e instrumentos utilizados entre los diferentes artículos. Se recopiló la información de los datos obtenidos en la postintervención de ambos grupos (número de participantes, media y desviación estándar), por lo que la comparación se realizó entre el grupo experimental (intervención de TM) y el grupo control (otras intervenciones). Las variables de dolor, el estado de salud, la impresión global de mejoría e impresión global de severidad de síntomas fueron analizadas como variables continuas. Para la estimación global del efecto se utilizó el modelo de efectos aleatorios RELM. El tamaño del efecto fue calculado a través del estadístico g de Hedge a través de la diferencia de media (DM). Los datos fueron presentados como diferencia de media estandarizada (DME) e intervalo de confianza al 95%, considerando un efecto insignificante (< 0.2), pequeño (0.2-0.5), medio (0.6-0.8), o grande (> 0.8) [36]. La heterogeneidad estadística se evaluó mediante el estadístico I2 y la prueba de Q (χ2) [37], clasificando una heterogeneidad del 0-40% como no importante; 30-60%, moderada; 50-90%, sustancial; y 75-100% como heterogeneidad considerable [32]. El MA se realizó con el software STATA 17.0 versión para Windows, considerando diferencias significativas con un valor de alfa <0.05. El sesgo de publicación se evaluó a través de la inspección visual de los gráficos de embudo y utilizando el método propuesto por Sterne et al. [38]. En caso de no presentar la cantidad mínima de estudios recomendada, no se realizó la evaluación del sesgo de publicación [39].
Resultados
Selección de los estudios
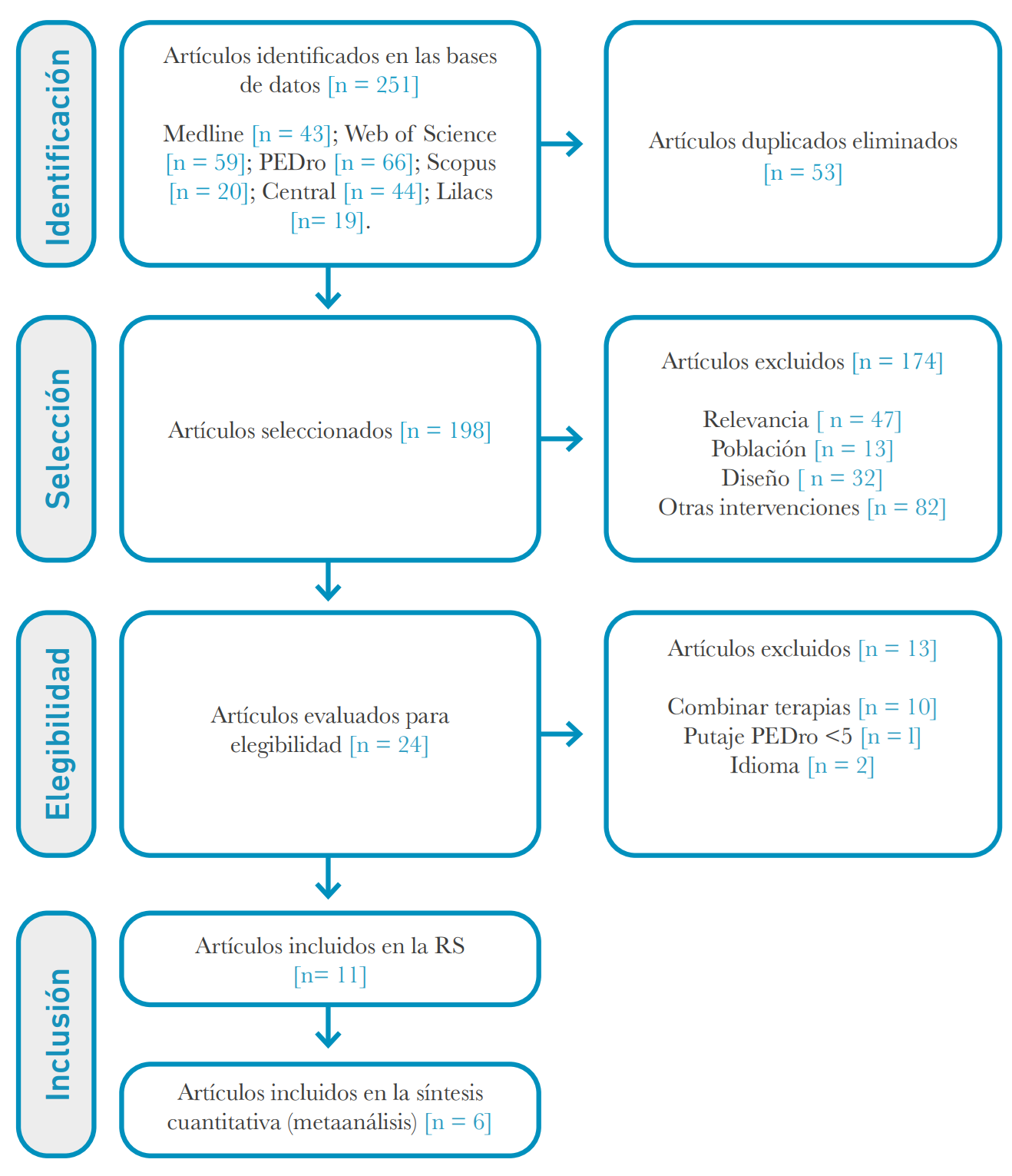
Un total de 249 estudios fueron encontrados en el proceso de la búsqueda electrónica (Figura 1), donde finalmente 11 ECAs cumplieron con los criterios de inclusión y exclusión [40-50].
Figura 1. Diagrama de flujo del proceso de selección de los artículos.
Características de los resultados
El resumen de las características de los estudios se presenta en la Tabla 1. Un total de 655 personas con fibromialgia fueron incluidas (352 en el grupo de TM y 303 en el grupo que utilizó otras intervenciones). El promedio de edad fue de 49.4 y el rango promedio de seguimiento fue de 7.4 meses con un rango entre 1 y 12 meses. Todos los estudios se guiaron por la Asociación Americana de Reumatología para diagnosticar a las personas involucradas.
Table 1. Características de los estudios incluidos
| Autor/año | Terapia manual | Grupo control | Resultados | |||||||
|---|---|---|---|---|---|---|---|---|---|---|
| N total (% mujeres) | Edad media (DE) | Intervención | Dosis | N total (% mujeres) | Edad media (DE) | Intervención | Dosis | Seguimiento /outcomes | Resultados entre grupos | |
| Salgado et al. 2022 [50] | 32 (100%) | 53.7 (9.6) | TM de toques suaves en zonas de restricciones de la epidermis (siguiendo el recorrido de la metámera correspondiente) | 2 sesiones (cada 45 días) | 32 (100%) | 53.2 (8.16) | TM de toques suaves simulado | |||
| 45 min x sesión | ||||||||||
| SF-36 | ||||||||||
| Dopamina, serotonina, el 5-HIAA y BH4: p= >0.05 | ||||||||||
| Nadal-Nicolás et al. 2020 [49] | 15 (100%) | NE | Masaje digital en zona occipital y cervical nucal con presión máxima 6/10 | 15 (100%) | NE | ultrasonido apagado sin gel conductor | 2 sesiones x semana x 4 semanas 15 min x sesión | |||
| 15 min x sesión | FSS, PSQI, POMS-29: p = >0.1 | |||||||||
| Estado de ánimo (POMS-29) | ||||||||||
| Marske et al. 2018 [48] | 10 (100%) | 51 | 1 vez al día antes de acostarse, si un sujeto no toleraba los 900 mg una vez al día se dividió en 300 mg 3 veces x día | WBF, CGI, FIQ, NTP: p = >0.1 | ||||||
| GE 2: 12 (100%) | GE 2: 52.4 | GE 2: Medicina osteopática manipulativa + Gabapentina (progresión de 300 mg x día x 3 primeros días, 600 mg x 3 días, 900 mg x 3 días y el resto del estudio) | 30 min x sesión | (progresión de 300 mg x día x 3 primeros días, 600 mg x 3 días, 900 mg x 3 días y el resto del estudio) | ||||||
| NTP | ||||||||||
| Castro-Sánchez et al. 2019 [45] | 32 (87.5%) | 46.79 (7.23) | Terapia miofascial (liberación de la fascia profunda temporal, liberación suboccipital, presión descompresión de ATM, liberación de fascia cervicodorsal, liberación del pectoral y diafragma | 1 sesión x semana x 4 semanas | 32 (94%) | 47.37 (4.98) | Punción seca con técnica Hong en los músculos supraespinoso, infraespinoso, multífidos (C6), trapecio, escalenos, ECOM, occipitofrontal y esplenio del cuello | 1 sesión x semana x 4 semanas | ||
| BDI | ||||||||||
| FIS total: p =<0.001* | ||||||||||
| Albers et al. 2018 [40] | 1 sesión x semana x 10 semanas 45 min x sesión | 14 (100%) | 53.8 (16.3) | GC: Sin intervención | NA | |||||
| GE 2: 19 (89%) | GC: | GE 2: terapia osteopática: técnicas directas (manipulación de alta velocidad, técnicas de energía muscular, liberación miofascial), técnicas indirectas (técnicas funcionales, tensión ligamentosa) y técnicas viscerales/craneales | FIQ: p = 0.023* (GE 1 / GC p = 0.042* | |||||||
| FIQ | ||||||||||
| Ekici et al. 2017 [47] | 22 (100%) | 36.86 (7.73) | Manejo de tejido blando en zona lumbosacra, espalda y cuello | 15 (100%) | 37.13 (6.37) | 10 min de calentamiento, 40 min ejercicios de pilates, 10 min de enfriamiento | ||||
| 5 a 20 min x sesión | 60 min x sesión | |||||||||
| FIQ | FIQ total: 0.2 | |||||||||
| Castro-Sánchez et al. 2014 [44] | 45 (53%) | 54 (8) | Liberación de zona suboccipital, pectoral, diafragmática, descompresión lumbosacra, liberación de la fascia del psoas y manipulación de alta velocidad torácica | 44 (55%) | 53 (7) | Sin intervención | NA | |||
| 45 min x sesión | ||||||||||
| CES-D | Recuento UDP, VAS, McPRI, FIQ, PSQI p = >0.1 | |||||||||
| Castro-Sánchez et al. 2011 [42] | 30 (94.36%) | 49.32 (11.63) | Liberación miofascial zona temporal, torácica anterior, pectoral, descompresión lumbosacra, liberación de fascia del glúteo y cuádriceps, deslizamiento de flexores de muñeca y dedos | 29 (96.42%) | 46.29 (12.29) | Magnoterapia placebo zona cervical, dorsal y lumbar | ||||
| 90 min x sesión | 20 min x sesión | |||||||||
| SF-36 | ||||||||||
| PSQI: SD p = <0.05*. PSQ, SL, HSE, SDI, DD p = >0.05 | ||||||||||
| Castro-Sánchez et al. 2011 [43] | 45 (NE) | 55.3 (NE) | 2 sesiones x semana x 20 semanas 60 min x sesión | 41 (NE) | 53.5 (NE) | Onda corta y ultrasonido placebo en zona cervical, dorsal y lumbar | ||||
| 30 min x sesión | ||||||||||
| cuadrado lumbar | ||||||||||
| CGIS | ||||||||||
| GIIS: p = 0.049* | ||||||||||
| Castro-Sánchez et al. 2011 [41] | 46 (100%) | 53.85 (10.12) | 46 (100%) | 51.34 (13.07) | Magnoterapia placebo en zona cervical, dorsal y lumbar | |||||
| temporal, y evaluación del tubo dural | ||||||||||
| 60 min | 30 min | |||||||||
| CGIS | ||||||||||
| CGIS: 0.072 | ||||||||||
| Ekici et al. 2009 [46] | 25 (100%) | 38.84 (6.38) | Drenaje linfático manual: zona abdominal, cuello, cabeza, tronco a través de ganglios linfáticos axilares, inguinales y cervicales | 5 días a la semana x 3 semanas 45 min x sesión | 25 (100%) | 36.96 (8.88) | Manejo de tejido blando: zona lumbosacra, torácica inferior, zona escapular, interescapular y zona cervicooccipital | 5 días a la semana x 3 semanas 45 min x sesión | ||
| FIQ | FIQ total: p = 0.01* | |||||||||
Nota. BCI: índice de composición corporal, BDI: inventario de depresión de Beck, BDNF : factor neurotrófico cerebral, BH4 : nivel urinario de tetrahidrobiopterina, CES -D: escala de Síntomas Depresivos del Centro de Estudios Epidemiológicos CGI : impresión clínica global de salud, CGIS: impresión clínica global de severidad DE: desviación estándar, EVA: escala visual análoga, EP : estabilidad postural, FIQ : Cuestionario del impacto de la fibromialgia, FIS: escala de impacto de la fatiga, FSS: escala de gravedad de la fatiga, GE: grupo experimental, HADS: escala de ansiedad y depresión, HIAA : ácido hidroxiindolacético , IL-10 : interleuquina 10, IL-8 , interleuquina 8, MPQ : cuestionario del dolor de McGill, N : número, NA : no aplica, NE: no especificado, NHP : perfil de salud de Nottingham, NTP : número de tender points, PSQI: Índice de calidad del sueño de Pittsburgh: POMS-29 : perfil del estado anímico, SF-36 : Encuesta de salud del formulario corto 36, SF-MPQ : Cuestionario McGill abreviado sobre el dolor, STAI : estado de la ansiedad , TM : terapia manual, UDP : umbral del dolor a la presión, WBF : Escala del dolor FACES de Wong-Baker.
Riesgo de sesgo
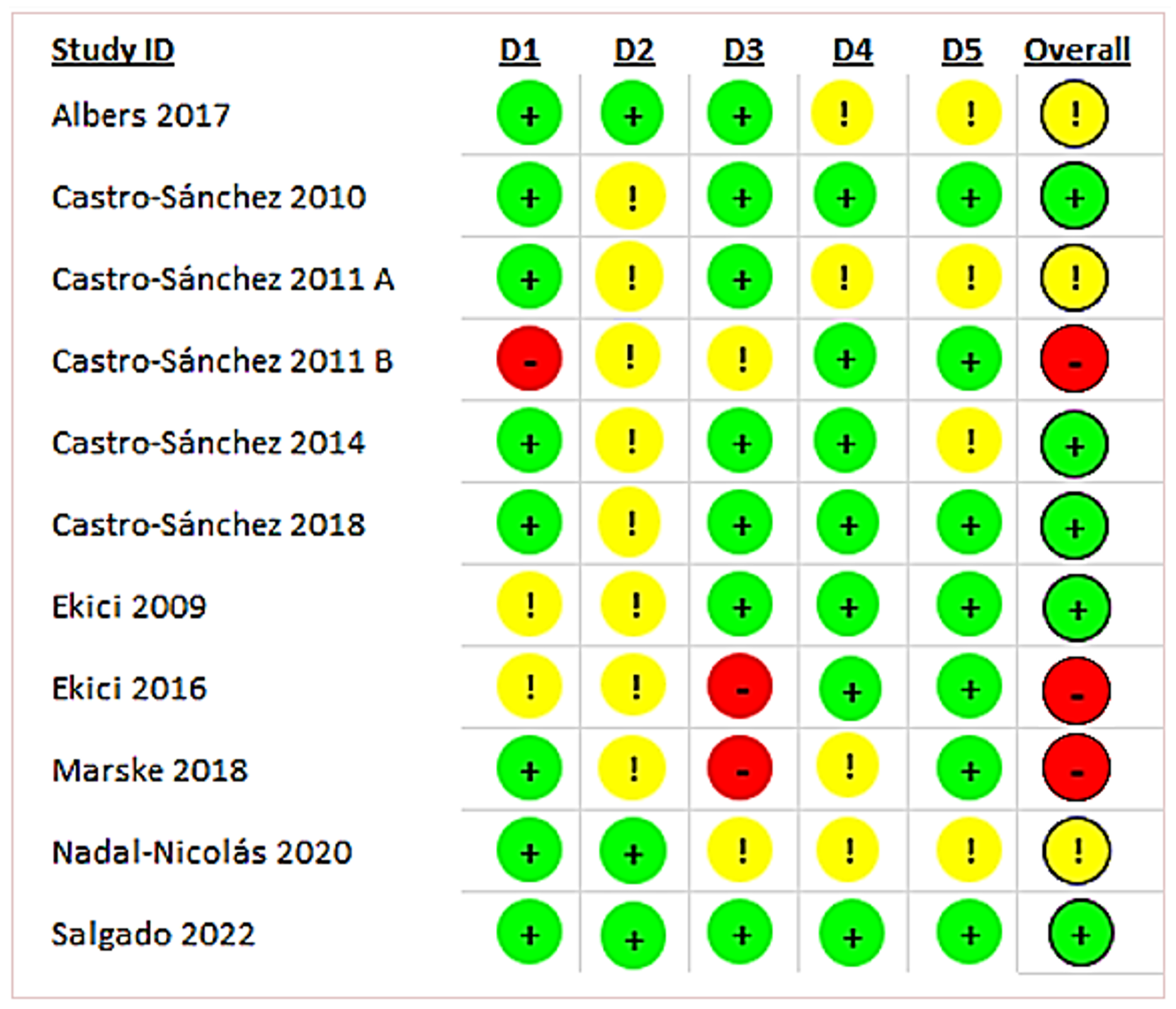
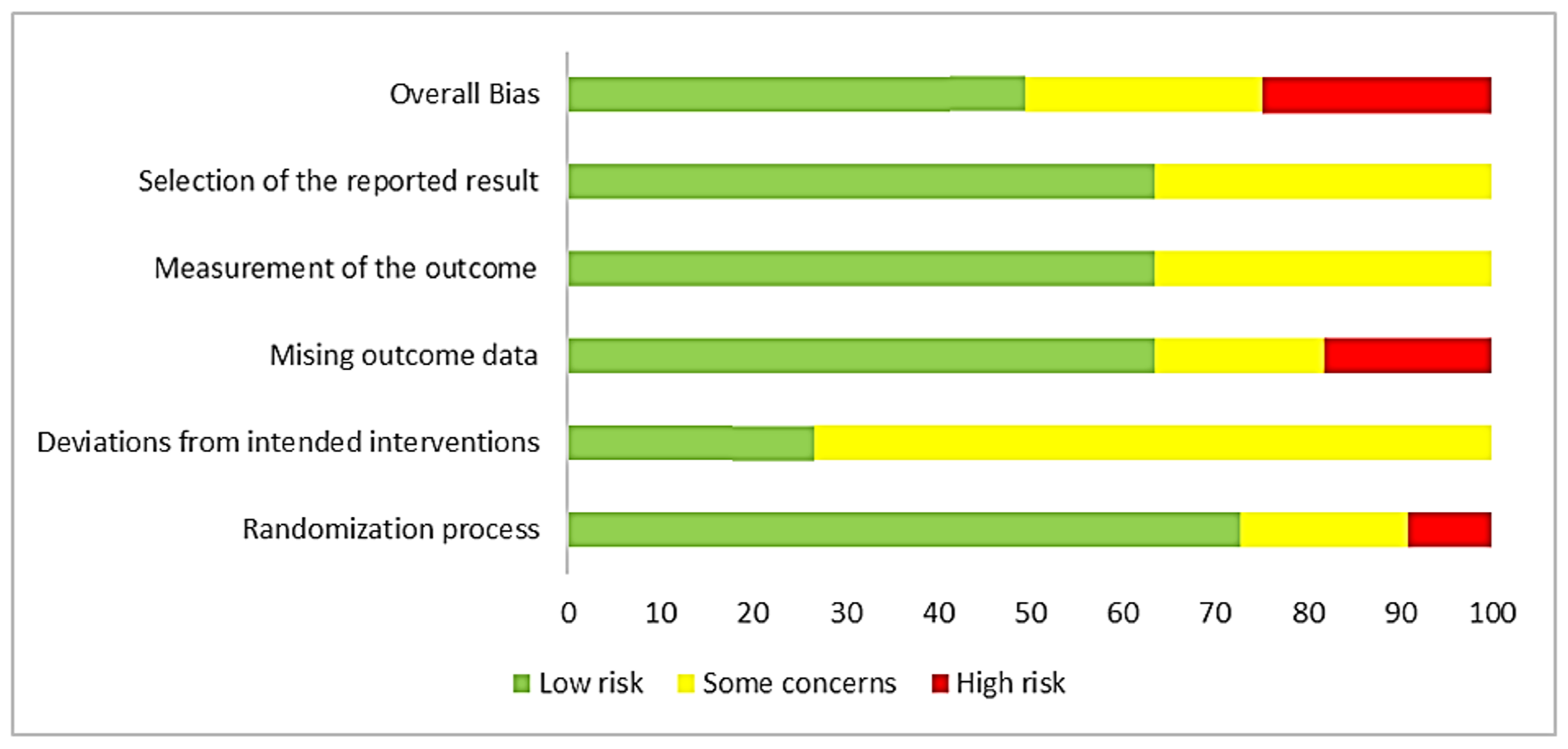
La evaluación RoB 2 para los estudios incluidos se muestra en las Figuras 2 y 3. Para el sesgo global, 50% de los estudios clínicos presentaron la clasificación de bajo riesgo de sesgo [41,44-46,50], el 25% obtuvo una clasificación de algunas preocupaciones [40,42,49] y el otro 25% una clasificación de alto riesgo de sesgo [43,47,48]. En cuanto al proceso de aleatorización, el 72.7% de los estudios obtuvieron una clasificación de bajo riesgo de sesgo [40-42,44,45,48-50]. En cuanto a las desviaciones de las intervenciones previstas, el 72.7% de los ensayos obtuvo una clasificación de algunas preocupaciones [41-48]. En relación a la falta de datos de los resultados, el 63,6% de los ECAs se calificaron con un bajo riesgo de sesgo [40-42,44-46,50]. Por último, para el criterio de los resultados comunicados, el 63,6% obtuvo una clasificación de bajo riesgo de sesgo [41,43,45-48,50].
Figura 2. Resumen del riesgo de sesgo para cada estudio incluido.
Figura 3. Riesgo de sesgo de todos los estudios sobre cada criterio presentado en porcentaje.
Síntesis de los resultados
Intensidad de dolor
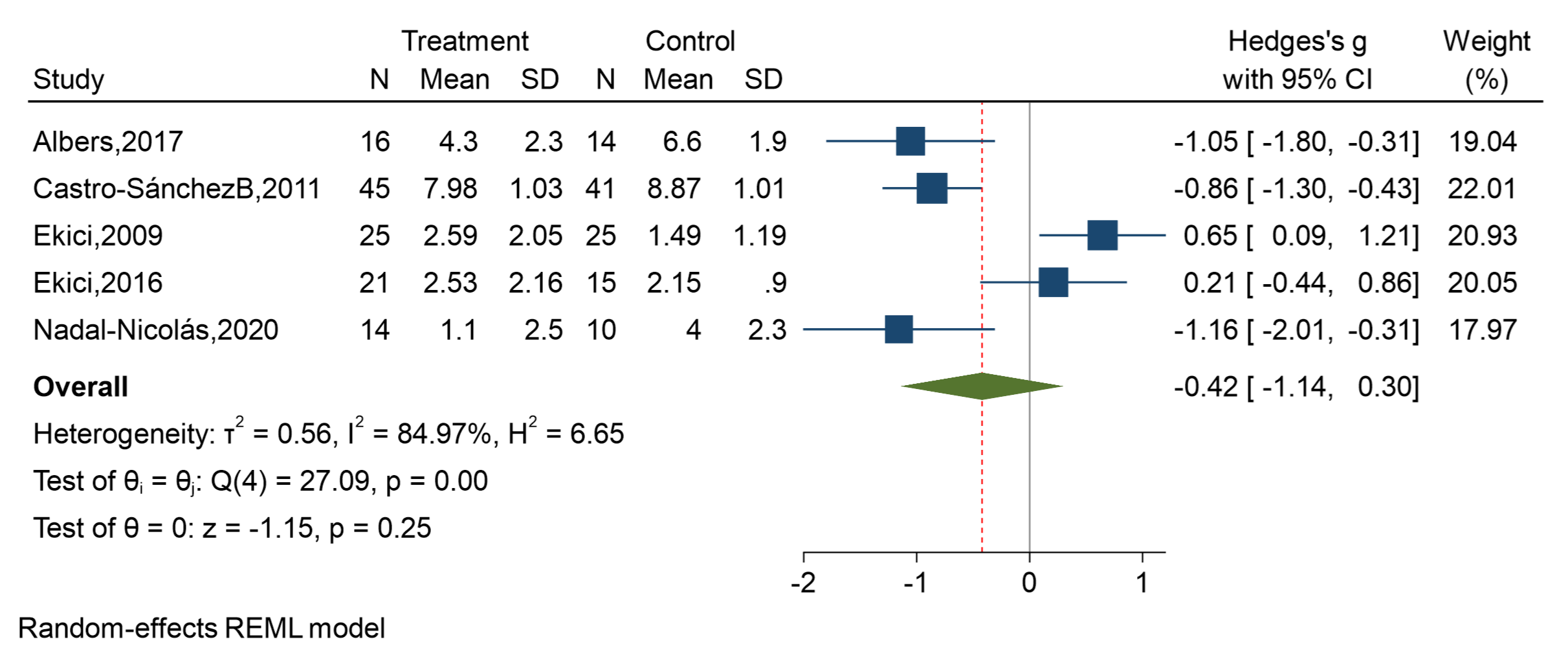
Nueve estudios evaluaron el dolor. Sin embargo, solo cinco reportaron los datos necesarios para realizar el MA [40,43,46,47,49]. Tres estudios demostraron DM con resultados a favor de la TM [40,43,49]. Un estudio demostró DM con resultados a favor del grupo control [46] y un estudio presentó DM sin diferencias significativas entre los grupos [47]. El tamaño del efecto global fue bajo y demuestra una DME general sin diferencias significativas entre los grupos al final del tratamiento (DME = - 0.42, IC al 95% = - 1.14 a 0.30, p = 0.25), con una heterogeneidad considerable estadísticamente significativa (I2 = 85%, Q = 27.09, p = <0.0001). Este resultado se presenta en la Figura 4.
Figura 4. Forest-plot resumen de TM en comparación a otras intervenciones para el dolor después de la intervención.
Estado de salud
Siete estudios evaluaron el estado de salud. Sin embargo, solo cuatro estudios reportaron los datos necesarios para realizar el metaanálisis con la escala Fibromyalgia Impact Questionnare (FIQ) [40,43,46,47]. Un estudio demostró DM a favor del grupo de TM [42], mientras que los otros tres estudios demostraron una DM sin diferencias significativas entre los grupos [40,46,47]. El tamaño del efecto global fue insignificante y reportó una DME sin diferencias significativas entre los grupos al final del tratamiento (DME = -0.15, IC al 95% = -0.69 a 0.40, p = 0.60), con una heterogeneidad considerable estadísticamente significativa (I2 = 79%, Q = 10.72, p = 0.01). Este resultado se presenta en la Figura 5.
Figura 5. Forest-plot resumen de TM en comparación a otras intervenciones para el Estado funcional evaluado con FIQ después de la intervención.
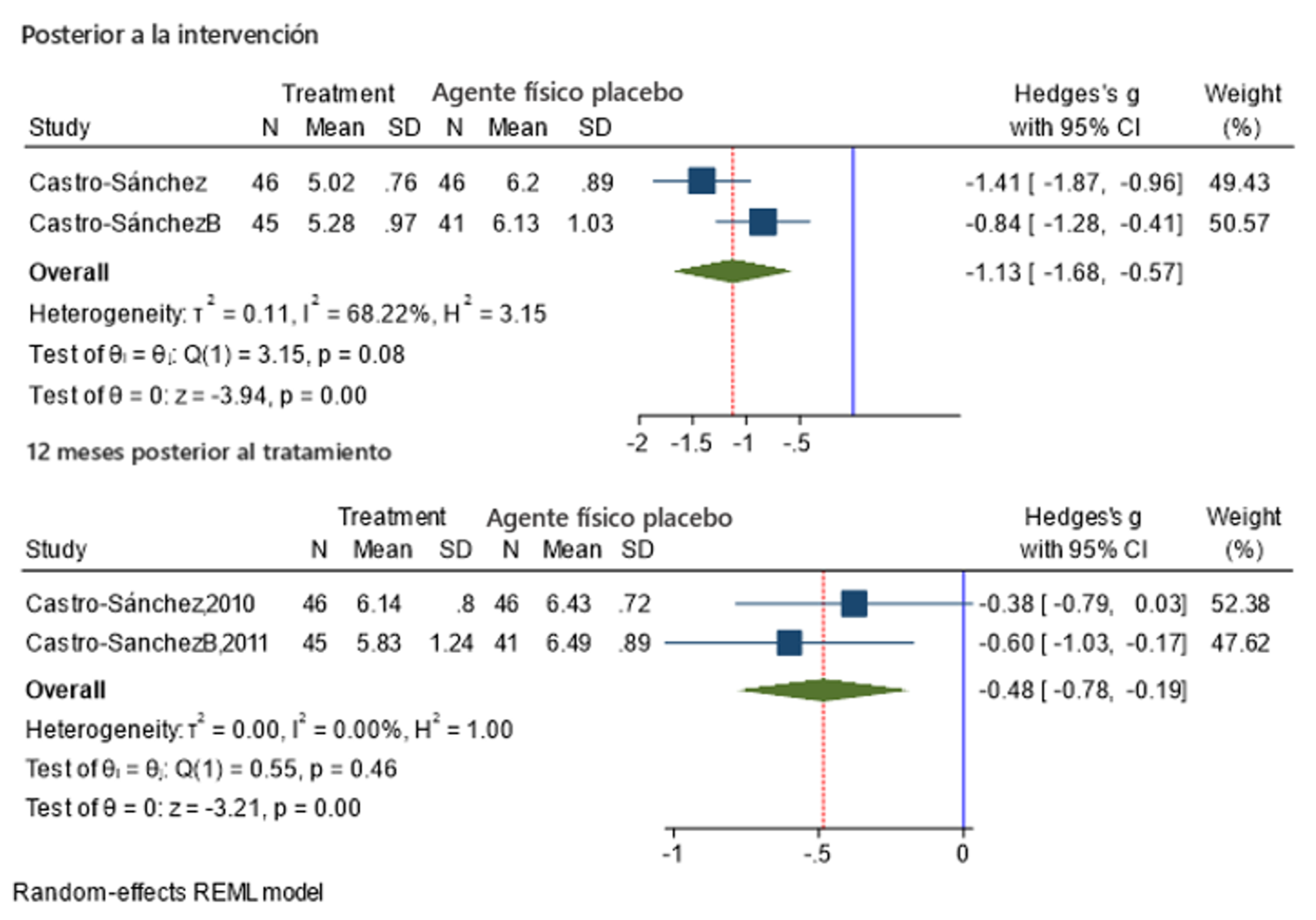
Impresión clínica global de mejoría
Tres estudios evaluaron la impresión clínica global de mejoría. Sin embargo, solo dos reportaron los datos necesarios con la escala Clinical Global Impression of Improvement (CGII) para ser incluidos en el MA [41,43] con mediciones postintervención y a los doce meses. Los estudios demostraron DM con resultados estadísticos a favor del grupo que aplicó TM. El tamaño del efecto global fue grande y demostró una DME general con diferencias significativas a favor del grupo que utilizó TM en comparación a agentes físicos placebo al final del tratamiento (DME -1.13, IC al 95% = -1.68 a -0.57, p = 0.0001), con una heterogeneidad sustancial no significativa (I2 = 68%, Q = 3.15 p = 0.08). En los 12 meses posterior al tratamiento, un estudio presentó DM a favor del grupo con TM [43], mientras que el otro estudio presentó DM sin diferencias entre los grupos [41]. El tamaño del efecto global fue bajo y demuestra una DME general con diferencias significativas entre los grupos a favor del grupo que aplicó TM en comparación a la aplicación de agentes físicos placebo (DME = -0.48, IC al 95% = -0.78 a -0.19, p = 0.00), con una heterogeneidad no importante no significativa (I2 = 00%, Q = 0.55 p = 0.46). Este resultado se presenta en la Figura 6.
Figura 6. Forest-plot resumen de TM en comparación a agente físico placebo para la impresión clínica global de mejoría después de la intervención y a los 12 meses de seguimiento.
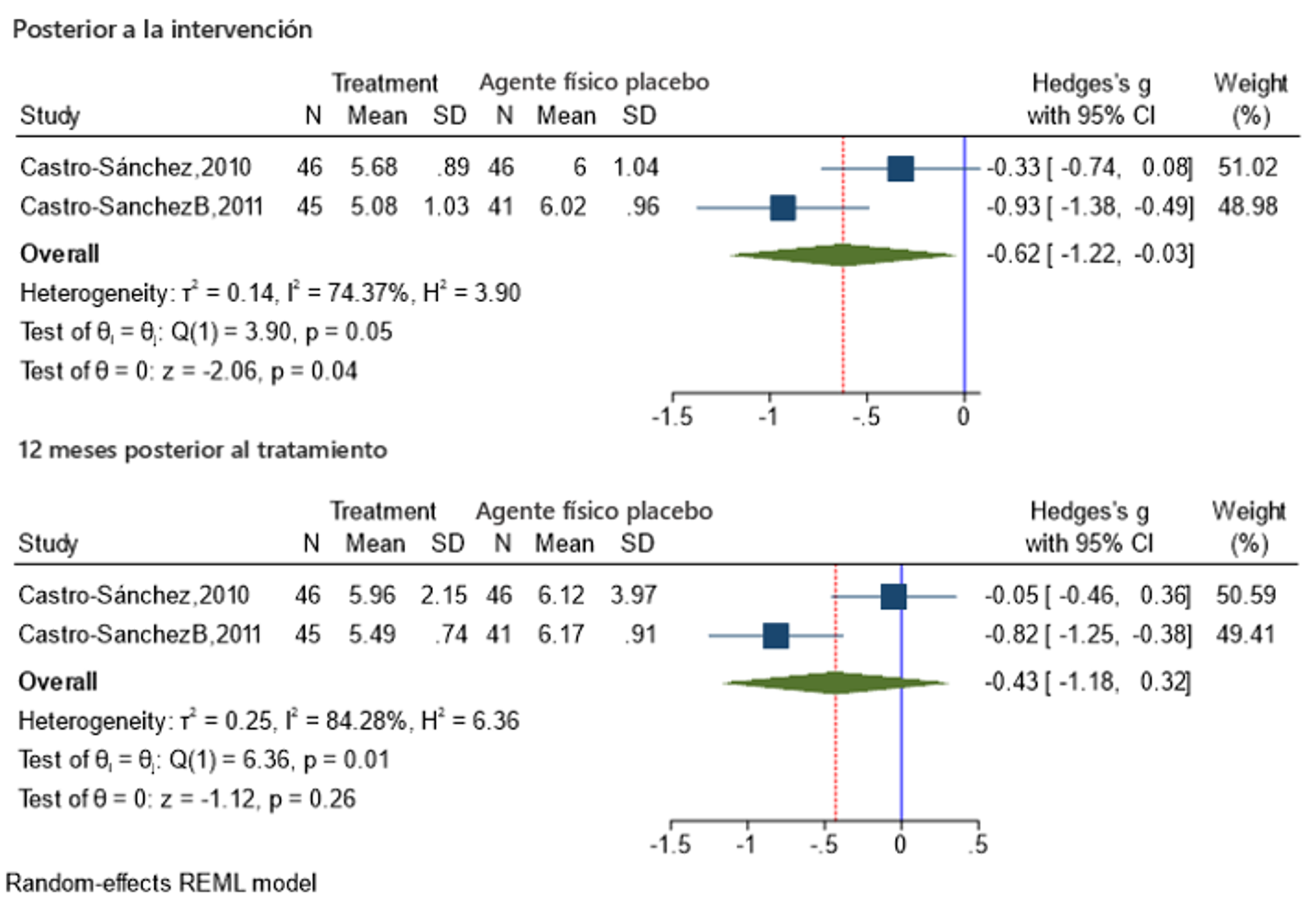
Impresión clínica global de severidad
Tres estudios evaluaron la impresión clínica global de severidad. Sin embargo, solo dos reportaron los datos necesarios con la escala Clinical Global Impression of severity (CGIS) para ser incluidos en el MA [41,43] con mediciones postintervención y a los 12 meses. Después de la intervención, un estudio demostró DM a favor del grupo con TM [43] y otro estudio presentó DM con resultados sin diferencias entre los grupos [41]. El tamaño del efecto global fue medio y demuestra una DME general con diferencias significativas entre los grupos a favor de la TM en comparación a agentes físicos placebo al finalizar la intervención (DME = -0.62, IC al 95% = -1.22 a -0.03, p = 0.04) con una heterogeneidad considerable no significativa (I2 = 74%, Q = 3.90 p = 0.05). Los resultados obtenidos posterior a doce meses de seguimiento muestran que un estudio demostró diferencias significativas con una DM a favor del grupo con TM [43] y otro estudio presentó DM con resultados sin diferencias entre los grupos [41]. El tamaño del efecto global fue bajo y demostró una DME sin diferencias significativas entre los grupos (DME = -0.43, IC al 95% = -1.18 a 0.32, p = 0.26) con una heterogeneidad considerable significativa (I2 = 84%, Q = 6.36p = 0.01). Este resultado se presenta en la Figura 7.
Figura 7. Forest-plot resumen de TM en comparación a agente físico placebo para la impresión clínica global de severidad después de la intervención y a los 12 meses de seguimiento.
Discusión
Esta revisión sistemática y metaanálisis proporciona una síntesis cuantitativa de la evidencia en relación a la efectividad de la TM aplicada de forma aislada para el dolor, el estado funcional y la impresión global de mejoría y severidad autopercibida en personas diagnosticadas con fibromialgia. Los principales resultados demuestran que solo hay efectos estadísticamente significativos en la impresión clínica global de mejoría e impresión clínica global de severidad autopercibida después de la intervención y manteniendo estos efectos a los doce meses de seguimiento solo en la GCII a favor de la TM en comparación a una intervención de agentes físicos placebo, las cuales se centraron en la aplicación de agentes físicos placebo (magnoterapia en zona cervical, dorsal y lumbar [41] y ultrasonido terapéutico con onda corta aplicado en la zona cervical, dorsal y lumbar [43]) en la impresión clínica global de mejoría. Estos resultados son consistentes con los encontrados en el estudio de Marske et al. [48], el cual también evaluó la CGII, aunque no reportó los datos necesarios para ser incluido en el metaanálisis.
A pesar de que se presentan resultados con diferencias significativas entre los grupos al finalizar el tratamiento de 20 semanas en GCII y GCISy posterior a doce meses en GCII, se debe considerar que, de forma independiente en cada artículo, solo se presentaron diferencias de media de un punto y menor a un punto en la comparación de la medición basal y al finalizar el tratamiento (de una escala de uno a siete puntos en GCII y GCIS), por lo que las diferencias estadísticas podrían no ser relevantes desde el punto de vista clínico. Hasta donde sabemos, este es el primer MA que se presenta para la impresión global de mejoría y severidad autopercibida en personas con FM y que presenta resultados con diferencias estadísticamente significativas a favor de la TM. Sin embargo, se debe considerar que la cantidad de artículos metaanalizados es de solo dos artículos y se presenta una alta heterogeneidad estadística. Se debe considerar que estos resultados podrían no ser relevantes a nivel clínico, por lo que se necesitan más estudios para confirmar estos hallazgos.
El MA del estado de salud y del dolor reflejaron que no existen diferencias entre la TM y otras intervenciones después del tratamiento. Esto probablemente se debe a que los estudios metaanalizados presentaban resultados contradictorios y además distintas intervenciones en los grupos de comparación. En relación al MA del estado de salud, se debe considerar que, de los cuatro estudios incluidos, uno comparó con un grupo control sin intervención [40], otro realizó la comparación con un placebo de ultrasonido [43], mientras que los otros dos compararon con intervenciones de drenaje linfático [46] y ejercicio de pilates [47]. Los resultados individuales de cada estudio demuestran que en todos se presentó una mejora significativa del estado de salud en los grupos que aplicaron TM al terminar el tratamiento, donde Castro-Sánchez et al. [43] presentaron un aumento de ocho puntos y los otros tres artículos [40,46,47] evidenciaron un aumento mayor a 15 puntos, lo que se considera clínicamente relevante (>9 puntos) para el estado de salud evaluado con el cuestionario FIQ [53]. A pesar de que la mayoría de los estudios encontraron diferencias estadísticas y clínicamente significativas en el grupo que aplicó TM, se debe considerar que Ekici et al. [46] demostraron que el drenaje linfático fue estadísticamente superior al masaje de tejido conectivo y el mismo autor en otro artículo demostró que no se presentaban diferencias significativas entre la TM y los ejercicios de pilates [47]. En relación al MA del dolor, se encuentran los estudios que compararon con un grupo control sin intervención [40] y placebo [43,49], mientras que otros compararon con drenaje linfático [46] y ejercicios de pilates [47]. En el caso de los ECAs que compararon con grupos sin intervención y placebo, se presentaron resultados a favor del grupo que aplicó TM. Sin embargo, en los ECAs en los que se comparó la TM con DL [46] y ejercicio de pilates [47], solo se presentaron diferencias significativas intragrupal para cada grupo en ambos estudios, pero sin diferencias significativas entre los grupos, lo que demuestra que la TM solo presenta mayor efectividad que un grupo sin intervención y los grupos que aplicaron placebo de agentes físicos. A pesar de esto, se debe considerar que de los cinco ECAs incluidos en el MA, cuatro lograron resultados relevantes considerando la diferencia mínima clínicamente importante (disminución del 30-35% o de 2 puntos) [51,52] en los grupos que aplicaron TM, donde tres ECAs encontraron una disminución cercana a los 4 puntos [46,47,49] y uno de 2 puntos [40], mientras que el ECA de Castro-Sánchez [43] solo presentó una diferencia de 1.15 puntos. Los otros cuatro artículos que evaluaron el dolor, pero no fueron incluidos en el MA [42,44,48,50], presentaron resultados contradictorios, ya que dos [42,44] evidenciaron resultados estadísticamente significativos entre los grupos a favor del grupo de TM, pero los otros dos [48,50] no presentaron diferencia al comparar los grupos con las otras intervenciones.
Uno de los aspectos relevantes a considerar de la RS con MA es que los estudios incluidos en el MA del dolor y el estado funcional presentan una heterogeneidad considerable, lo que indica que la variación en los promedios obtenidos podría estar relacionada con la diferencia en el número de sesiones que aplicó cada ECA, ya que el estudio de Nadal-Nicolás et al. [49] fue el estudio con menor cantidad de sesiones (8 sesiones) y obtuvo el puntaje más bajo al finalizar el tratamiento en el dolor con una media de 1.1, mientras que el estudio de Castro-Sánchez et al. [43] fue el que realizó el mayor número de sesiones (40 sesiones) y obtuvo un puntaje de 7.98 al finalizar el tratamiento. Para el estado de salud, el estudio de Ekici et al. [47] tuvo 12 sesiones y finalizó el tratamiento con un puntaje promedio de 28.68 y Castro-Sánchez et al. [43] realizó 40 sesiones y obtuvo un puntaje promedio de 56.1 (la mayor cantidad de sesiones y el mayor puntaje de los estudios incluidos en el MA del estado funcional), por lo que un mayor número de sesiones de intervención de TM no demostraron mejores resultados en la autopercepción del dolor evaluado con VAS o EN y el estado de salud evaluado con FIQ. Resultados similares a los que encontró Sturman et al. [29], el cual señala en su revisión que 45 minutos de TM, de tres a cinco veces por semana, durante tres a cinco semanas, con un total de 11 horas y 15 minutos de tiempo acumulado podría utilizarse como un protocolo genérico de tratamiento. Sin embargo, se debe considerar que como Lund et al. [54] señala, se presentan distintos subgrupos de personas con diversos síntomas afectivos que responden de forma diferente, por lo que las variaciones individuales se deben considerar para planificar el tratamiento y así tener resultados óptimos.
Actualmente la comprensión de los mecanismos relacionados al dolor crónico y su respuesta a la intervención de TM está en constante avance y transición. Este está vinculado a procesos sensoriales, cognitivos, afectivos y a su vez está fuertemente influenciado por las expectativas, el estado de ánimo, los deseos, los sesgos culturales y las experiencias pasadas del paciente y el terapeuta [55,56]. Los efectos de la TM son complejos e involucran la interacción de distintos sistemas. El modelo de Bialosky et al. [55] propone que la aplicación de un estímulo mecánico transitorio a algún tejido periférico del cuerpo genera una cascada neurofisiológica que está comandada por el sistema nervioso central, alterando la comunicación de las zonas corticales relacionadas a procesos nociceptivos (corteza somatosensorial primaria y secundaria, corteza cingulada anterior y posterior, corteza insular, cerebelo y sustancia gris periacueductal) [57,58]. Coronado y Bialosky [56] proponen un enfoque integral que considera la interacción entre el terapeuta, el paciente y los factores de la intervención, señalando que reconocer y considerar esto podría contribuir fuerte y positivamente en los resultados después de una intervención de TM.
Revisiones anteriores han profundizado sobre la TM en FM, sin embargo, presentan diferencias en la metodología utilizada, los estudios incluidos y los resultados obtenidos. En el caso del MA de Ughreja et al. [22] se demuestra que con moderada evidencia, después de realizar dos sesiones por semana durante 20 semanas, la LM es más efectiva que el placebo después del tratamiento y posterior a seis meses, resultados similares a los presentados por Laimi et al. [59], el cual concluye que la LM es más efectiva que un placebo en las condiciones de dolor crónico. Sin embargo, el MA de Ughreja et al. [22] incluyó solo dos estudios y del mismo autor. Además, se señala que la autoaplicación de LM presenta moderada evidencia para la disminución del dolor en comparación a un grupo sin intervención. Cuando compararon la LM con el masaje sueco, se presentó limitada evidencia que demostrara resultados sin diferencia entre los grupos. Mientras que, al compararla con punción seca, se demostraron diferencias significativas a favor de la punción seca. Lo que se relaciona con lo encontrado por Valera-Calero et al. [60] en su MA, publicado recientemente en el año 2022, el cual incluyó cuatro artículos que aplicaban punción seca en distintas zonas y presentó resultados con diferencias significativas a favor de la punción seca en comparación a otras intervenciones después de tres meses (tratamiento médico tradicional, tape, TM y estimulación eléctrica transcutánea). Resultados similares fueron encontrados en la RS con MA de Yuan et al. [23], el cual se enfocó en diferentes tipos de masajes para personas con FM. Este demuestra resultados significativos para el dolor a corto y mediano plazo a favor de la LM en comparación a un placebo, no así para los 12 meses después de haber finalizado el tratamiento. Estos resultados fueron obtenidos con los mismos dos artículos incluidos en el MA de Ughreja et al. [22], lo que explica la similitud en los resultados. Además, se presentan resultados en relación al masaje sueco en comparación a cuidado tradicional más estimulación eléctrica, donde no se encontraron diferencias significativas entre los grupos, mientras que, en relación al masaje de tejido conjuntivo comparado al DL, utiliza solo el estudio de Ekici et al. [46] para mencionar que no se presentan diferencias significativas entre las dos intervenciones en el dolor, pero sí en la rigidez, la depresión y el estado funcional. A diferencia de Li et al. [24], el cual demuestra en su MA del dolor con seis ECAs incluidos, que el masaje no se asoció a una disminución significativa del dolor. Sin embargo, al analizar por subgrupos, demostró con tres estudios que con una duración ≥5 semanas de tratamiento, el dolor tuvo una disminución significativa en comparación a otras intervenciones. Mientras que la revisión de Algar-Ramírez et al. [30] es una de las pocas que se centró en estudios que aplicaban drenaje linfático (DL) y/o MTB, esta revisión incluyó 17 estudios (ECAs, estudios pilotos y una tesis doctoral) y se concluye que el MTB y el DL son buenos métodos para reducir el dolor y mejorar la calidad de vida.
La RS de Shulze et al. [31] incluyó siete artículos que contenían tratamientos de TM aislada y en combinación con otras intervenciones, el cual utilizó la metodología GRADE y demostró resultados con bajo nivel de evidencia para la disminución del dolor con LM en comparación a magnetoterapia, y un bajo nivel de evidencia para la mejora del estado funcional y la disminución del dolor de la terapia de drenaje linfático y el ejercicio de pilates en comparación a TM, mientras que se obtuvo moderado nivel de evidencia para la disminución del dolor con osteopatía general en comparación a un grupo control solo analizando un estudio. A diferencia de la presente RS, la cual incorporó dos ensayos con aplicación de tratamientos osteopáticos, por una parte se encuentra el de Albers et al. [40], el cual presenta resultados estadísticamente significativos a favor de la terapia osteopática generalizada en comparación a un grupo sin intervención para la disminución del dolor, así como para la intervención de osteopatía tradicional en comparación a un grupo sin intervención. Sin embargo, al comparar los dos tratamientos osteopáticos, no se encontraron diferencias significativas, ya que los dos lograron una disminución del dolor evaluado con la escala visual análoga de 2.5 puntos en el grupo de osteopatía tradicional (7.2 ± 1.9 pre intervención y 4.7 ± 2.3 postintervención) y de 2 puntos en el grupo de osteopatía generalizada (6.3 ± 1.2 pre intervención y 4.3 ± 2.3 post intervención), a diferencia del grupo control sin intervención que tuvo un aumento del dolor de 0.4 puntos (6.2 ± 1.6 pre intervención y 6.6 ± 1.9 post intervención). Por otra parte, se encuentra Marske et al. [48], el cual comparó tres grupos, uno con medicina osteopática manipulativa (MOM), otro con gabapentina y un tercer grupo que combinó MOM con gabapentina, encontrando que los grupos que aplicaron MOM y MOM más gabapentina disminuyeron en 2.4 (7.2 pre intervención y 4.9 post intervención) y 2.9 (7.1 pre intervención y 4.2 post intervención) puntos en el dolor respectivamente, evaluado con la escala de caras de Wong-Baker (WBF). Estos resultados fueron significativos en la comparación intragrupal. Sin embargo, sin diferencias entre los grupos. Mientras que para el grupo que utilizó gabapentina se presentó una disminución de solo 0.6 puntos en la escala del dolor (5.3 preintervención a 4.7 postintervención).
La RS de Shneider et al. [26] se enfocó en la utilización de tratamientos no farmacológicos para el manejo de la FM. En esta revisión se incluyeron diversos diseños como MA, RS, guías de práctica clínicas, ECAs, estudios de casos y controles, series de casos y reportes de casos. Los resultados demuestran un grado de recomendación B para el masaje, donde se presentan múltiples ECAs y una RS sobre los efectos positivos del masaje en la calidad de sueño y la ansiedad, mientras que la manipulación quiropráctica presenta un grado de recomendación C para la disminución del dolor con pruebas limitadas de solo un ECA. Estos resultados se relacionan con los obtenidos en la revisión de Ernst [25], quien se enfocó en el tratamiento de quiropraxia para personas con FM e incluyeron cuatro ECAs de baja calidad metodológica que compararon esta intervención con otras como ejercicio, ultrasonido, farmacología más electroterapia y un grupo sin intervención. El autor concluye que la evidencia es insuficiente para considerar a la quiropraxia como un tratamiento efectivo para la FM.
La RS de Hernando-Garijo et al. [27] es otra investigación que se centró en intervenciones conservadoras no farmacológicas para la FM, la cual señala que la TM posee evidencia fuerte para la disminución a corto plazo del dolor. A pesar de esto, se debe considerar que se llega a este resultado con el ECA de Rodríguez Torres et al. [61], que realmente no aplica TM; más bien, se centró en ejercicios activos de neurodinamia (tensión y deslizamiento) que los propios sujetos incluidos debían realizar. Lo que podría explicar las diferencias con los resultados de este MA y con las otras RS.
Haller et al. [28] proponen una de las pocas revisiones con MA centradas en la terapia craneosacral (TCS) para personas con dolor crónico, la cual incluyó 10 ECAs y presenta resultados con mejoras significativas en el dolor, la funcionalidad, la calidad de vida en aspectos físicos y la percepción global de mejoría después de la intervención y posterior a seis meses en comparación a un tratamiento convencional y/o TM simulada. Sin embargo, se debe considerar que la población involucrada incluyó distintos diagnósticos con dolor crónico (dolor de cabeza, migraña, dolor lumbar, dolor cervical, epicondilitis y FM).
Las recomendaciones de la Liga Europea contra el Reumatismo (EULAR) se basan en utilizar en primera línea los tratamientos no farmacológicos, los cuales deben estar centrados en mejorar la calidad de vida relacionada con la salud de las personas con FM, donde se puede realizar terapia física con distintas intensidades de ejercicio y combinarlas con distintas opciones no farmacológicas (hidroterapia, acupuntura, etc.). Por otro lado, a las personas que no responden positivamente a estos tratamientos se les individualizan programas relacionados a terapias sicológicas, farmacológicas o terapias multimodales. Sin embargo, se deben continuar investigando estas opciones de tratamiento, ya que la evidencia continúa siendo inconcluyente en relación a la efectividad de los tratamientos multimodales. Araya-Quintanilla et al. [62] recientemente publicaron un protocolo de RS con relación a la efectividad del tratamiento multimodal en personas con FM y es una de las primeras revisiones enfocada en este tratamiento, aunque no se ha publicado la revisión completa.
Limitaciones
Esta RS con MA presenta limitaciones en los siguientes aspectos: 1) la búsqueda se realizó solo en seis bases de datos y en dos idiomas, lo que podría generar una pérdida de artículos relevantes; 2) la baja cantidad de estudios incluidos y analizados en el MA; 3) la heterogeneidad clínica y estadística de los estudios, ya que los MA realizados presentaron en su mayoría una heterogeneidad estadística considerable, lo cual se relaciona a la variabilidad en las intervenciones realizadas (técnica, dosis, número de sesiones, resultados obtenidos, etc.); 4) no se realizó análisis por subgrupos, por lo que no se puede asegurar que los resultados obtenidos sean reproducibles para subgrupos separados por sexo, edad, antigüedad del diagnóstico, etc; Finalmente, todas estas limitaciones se deben considerar para que próximas RS las mejoren y se enfoquen en establecer qué tipo de TM es más efectiva para los distintos usuarios con FM y cuáles son los factores que condicionan los resultados de esta intervención.
Conclusiones
Con base en los resultados obtenidos en esta RS con MA, se puede establecer que la TM podría ser una intervención efectiva en relación a la autopercepción para mejorar la impresión clínica global de mejoría e impresión clínica global de severidad en comparación al agente físico placebo después del tratamiento, mientras que la impresión clínica global de mejoría mantiene su efecto posterior a 12 meses de haber finalizado el tratamiento. Sin embargo, la TM no demuestra ser más efectiva que otras intervenciones que incluyen drenaje linfático y ejercicio de pilates para la disminución del dolor y la mejoría del estado funcional después del tratamiento. Las técnicas enfocadas en los tejidos blandos, como la liberación miofascial o distintos tipos de masajes aplicados entre 8 y 15 sesiones, parecieran ser las opciones con mejores resultados para las personas con FM, pero no se puede establecer la dosis y tipo de técnica específica, por lo que se deben profundizar en futuros estudios.
A pesar de que la TM es una opción que podría ser efectiva y de fácil aplicación clínica sin la necesidad de equipamiento externo en las personas con FM, se debe considerar que esta es una condición multifactorial y se deben realizar tratamientos que apunten a los diversos componentes que se afectan en las personas con FM. Intervenciones como el ejercicio aeróbico, la farmacología, la terapia sicológica o la combinación de estas son herramientas que podrían contribuir positivamente al manejo de esta condición.
Los hallazgos encontrados en esta revisión sistemática se deben tomar con cautela y confirmar con nuevos estudios, ya que se presentan limitaciones que podrían afectar los resultados encontrados.
Referencias
1. Sarzi-Puttini P, Giorgi V, Marotto D, Atzeni F. Fibromyalgia: An update on clinical characteristics, aetiopathogenesis and treatment. Nat Rev Rheumatol [Internet]. 2020;16(11):645-60. doi: https://doi.org/10.1038/s41584-020-00506-w
2. Treede R-D, Rief W, Barke A, Aziz Q, Bennett MI, Benoliel R, et al. Chronic pain as a symptom or a disease: The IASP Classification of Chronic Pain for the International Classification of Diseases (ICD-11). Pain [Internet]. 2019;160:19-27. doi: https://doi.org/10.1097/j.pain.0000000000001384
3. Üçeyler N, Burgmer M, Friedel E, Greiner W, Petzke F, Sarholz M, et al. [Etiology and pathophysiology of fibromyalgia syndrome: Updated guidelines 2017, overview of systematic review articles and overview of studies on small fiber neuropathy in FMS subgroups]. Schmerz [Internet]. 2017;31(3):239-45. doi: https://doi.org/10.1007/s00482-017-0202-5
4. Sallinen M, Mengshoel AM. “I just want my life back!” - Men’s narratives about living with fibromyalgia. Disabil Rehabil [Internet]. 2019;41(4):422-9. doi: https://doi.org/10.1080/09638288.2017.1395085
5. Heidari F, Afshari M, Moosazadeh M. Prevalence of fibromyalgia in general population and patients, a systematic review and meta-analysis. Rheumatol Int [Internet]. 2017;37(9):1527-39. doi: https://doi.org/10.1007/s00296-017-3725-2
6. Queiroz LP. Worldwide epidemiology of fibromyalgia. Curr Pain Headache Rep [Internet]. 2013;17(8). doi: https://doi.org/10.1007/s11916-013-0356-5
7. Cabo-Meseguer A, Cerdá-Olmedo G, Trillo-Mata JL. Fibromyalgia: Prevalence, epidemiologic profiles and economic costs. Fibromialgia: prevalencia, perfiles epidemiológicos y costes económicos. Med Clin (Barc) [Internet]. 2017 Nov 22;149(10):441-8. doi: https://doi.org/10.1016/j.medcli.2017.06.008
8. Wolfe F, Clauw D, Fitzcharles M, Goldenberg D, Häuser W, Katz R, et al. Revisions to the 2010/2011 fibromyalgia diagnostic criteria. Semin Artritis Reum [Internet]. 2016;46(3):319-29. doi: https://doi.org/10.1016/j.semarthrit.2016.08.012
9. Araya-Quintanilla F, Gutiérrez-Espinoza H, Muñoz-Yánez MJ, Cavero-Redondo I, Álvarez-Bueno C, Martinez-Vizcaíno V. Effectiveness of a multicomponent treatment versus conventional treatment in patients with fibromyalgia. Study Protocol. Medicine [Internet]. 2020;99(4):e18833. doi: https://doi.org/10.1097/md.0000000000018833
10. Giusti EM, Castelnuovo G, Molinari E. Differences in Multidisciplinary and Interdisciplinary Treatment Programs for Fibromyalgia: A Mapping Review. Pain Res Manag [Internet]. 2017;2017:7261468. doi: https://doi.org/10.1155/2017/7261468
11. Macfarlane GJ, Kronisch C, Dean LE, Atzeni F, Häuser W, Fluß E, et al. EULAR revised recommendations for the management of fibromyalgia. Ann Rheum Dis [Internet]. 2017;76(2):318-28. doi: https://doi.org/10.1136/annrheumdis-2016-209724
12. Clauw DJ. Fibromyalgia: a clinical review. JAMA [Internet]. 2014;311(15):1547-55. doi: https://doi.org/10.1001/jama.2014.3266
13. Winkelmann A, Bork H, Brückle W, Dexl C, Heldmann P, Henningsen P, et al. Physiotherapie, ergotherapie und physikalische Verfahren Beim Fibromyalgiesyndrom. Schmerz [Internet]. 2017;31(3):255-65. doi: https://doi.org/10.1007/s00482-017-0203-4
14. Gikaro JM, Bigambo FM, Minde VM, Swai EA. Efficacy of electrophysical agents in fibromyalgia: A systematic review and network meta-analysis. Clin Rehabil [Internet]. 2023;37(10):1295-310. doi: https://doi.org/10.1177/02692155231170450
15. Degenhardt B, van Dun PLS, Jacobson E, et al. Profession-based manual therapy nomenclature: exploring history, limitations, and opportunities. J Man Manip Ther. 2024;32(1):96-110. https://doi.org/10.1080/10669817.2023.2288495
16. Mintken PE, DeRosa C, Little T, Smith B. A model for standardizing manipulation terminology in physical therapy practice. J Man Manip Ther [Internet]. 2008;16(1):50-6. doi: https://doi.org/10.1179/106698108790818567
17. Montoya P, Pauli P, Batra A, Wiedemann G. Altered processing of pain-related information in patients with fibromyalgia. Eur J Pain [Internet]. 2005;9(3):293-303. doi: https://doi.org/10.1016/j.ejpain.2004.07.012
18. Desmeules JA, Cedraschi C, Rapiti E, Baugmartner E, Finckh A, Cohen P, et al. Neurophysiologic evidence for a central sensitization in patients with fibromyalgia. Arthritis Rheum [Internet]. 2003;48(5):1420-9. doi: https://doi.org/10.1002/art.10893
19. Bialosky JE, Bishop MD, Price DD, Robinson ME, George SZ. The mechanisms of manual therapy in the treatment of musculoskeletal pain: A comprehensive model. Man Ther [Internet]. 2009;14(5):531-8. doi: https://doi.org/10.1016/j.math.2008.09.001
20. Simmonds N, Miller P, Gemmell H. A theoretical framework for the role of fascia in manual therapy. J Bodyw Mov Ther [Internet]. 2012; 16(1):83-93. doi: https://doi.org/10.1016/j.jbmt.2010.08.001
21. Gay CW, Robinson ME, George SZ, Perlstein WM, Bishop MD. Immediate changes after manual therapy in resting-state functional connectivity as measured by functional magnetic resonance imaging in participants with induced low back pain. J Manipulative Physiol Ther [Internet]. 2014;37(9):614-27. doi: https://doi.org/10.1016/j.jmpt.2014.09.001
22. Ughreja RA, Venkatesan P, Balebail Gopalakrishna DB, Singh YP. Effectiveness of myofascial release on pain, sleep, and quality of life in patients with fibromyalgia syndrome: A systematic review. Complement Ther Clin Pract [Internet]. 2021;45:101477. doi: https://doi.org/10.1016/j.ctcp.2021.101477
23. Yuan SLK, Matsutani LA, Marques AP. Effectiveness of different styles of massage therapy in fibromyalgia: a systematic review and meta-analysis. Man Ther [Internet]. 2015;20(2):257-64. doi: https://doi.org/10.1016/j.math.2014.09.003
24. Li YH, Wang FY, Feng CQ, Yang XF, Sun YH. Massage therapy for fibromyalgia: a systematic review and meta-analysis of randomized controlled trials. PLoS One [Internet]. 2014;9(2):e89304. doi: https://doi.org/10.1371/journal.pone.0089304
25. Ernst E. Chiropractic treatment for fibromyalgia: a systematic review. Clin Rheumatol [Internet]. 2009;28(10):1175-8. doi: https://doi.org/10.1007/s10067-009-1217-9
26. Schneider M, Vernon H, Ko G, Lawson G, Perera J. Chiropractic management of fibromyalgia syndrome: a systematic review of the literature. J Manipulative Physiol Ther [Internet]. 2009;32(1):25-40. doi: https://doi.org/10.1016/j.jmpt.2008.08.012
27. Hernando-Garijo I, Jiménez-Del-Barrio S, Mingo-Gómez T, Medrano-de-la-Fuente R, Ceballos-Laita L. Effectiveness of non-pharmacological conservative therapies in adults with fibromyalgia: A systematic review of high-quality clinical trials. J Back Musculoskelet Rehabil [Internet]. 2022;35(1):3-20. doi: https://doi.org/10.3233/bmr-200282
28. Haller H, Lauche R, Sundberg T, Dobos G, Cramer H. Craniosacral therapy for chronic pain: a systematic review and meta-analysis of randomized controlled trials. BMC Musculoskelet Disord [Internet]. 2019;21(1):1. doi: https://doi.org/10.1186/s12891-019-3017-y
29. Sturman S, Killingback C. Is there a dose response relationship between soft tissue manual therapy and clinical outcomes in fibromyalgia? J Bodyw Mov Ther [Internet]. 2020;24(3):141-53. doi: https://doi.org/10.1016/j.jbmt.2020.02.010
30. Algar-Ramírez M, Úbeda-D'Ocasar E, Hervás-Pérez JP. Efficacy of manual lymph drainage and myofascial therapy in patients with fibromyalgia: A systematic review. Schmerz [Internet]. 2021;35(5):349-59. doi: http://dx.doi.org/10.1007/s00482-020-00520-7
31. Schulze NB, Salemi MM, de Alencar GG, Moreira MC, de Siqueira GR. Efficacy of Manual Therapy on Pain, Impact of Disease, and Quality of Life in the Treatment of Fibromyalgia: A Systematic Review. Pain Physician [Internet]. 2020;23(5):461-76. Disponible en: https://www.painphysicianjournal.com/current/pdf?article=NzEyOA%3D%3D&journal=130
32. Higgins JP, Green S, editores. Cochrane Handbook for Systematic Reviews of Interventions. 2008. doi: https://doi.org/10.1002/9780470712184
33. Moher D, Liberati A, Tetzlaff J, Altman DG. Preferred Reporting Items for Systematic Reviews and Meta-Analyses: The PRISMA Statement. PLoS Medicine [Internet]. 2009;6(7): e1000097. doi: https://doi.org/10.1371/journal.pmed.1000097
34. Liberati A, Altman DG, Tetzlaff J, Mulrow C, Gøtzsche PC, Ioannidis JPA, et al. The PRISMA statement for reporting systematic reviews and meta-analyses of studies that evaluate health care interventions: explanation and elaboration. PLoS Med [Internet]. 2009;6(7):e1000100. doi: https://doi.org/10.1371/journal.pmed.1000100
35. Sterne JAC, Savović J, Page MJ, Elbers RG, Blencowe NS, Boutron I, et al. RoB 2: a revised tool for assessing risk of bias in randomised trials. BMJ [Internet]. 2019;366:l4898. doi: https://doi.org/10.1136/bmj.l4898
36. Fritz CO, Morris PE, Richler JJ. Effect size estimates: current use, calculations, and interpretation. J Exp Psychol Gen. 2012;141(1):2-18. doi: https://doi.org/10.1037/a0024338
37. Grindem H, Mansournia MA, Øiestad BE, Ardern CL. Was it a good idea to combine the studies? Why clinicians should care about heterogeneity when making decisions based on systematic reviews. Br J Sports Med [Internet]. 2019;53(7):399-401. doi: https://doi.org/10.1136/bjsports-2018-099516
38. Sterne JA, Egger M, Smith GD. Systematic reviews in health care: Investigating and dealing with publication and other biases in meta-analysis. BMJ [Internet]. 2001;323(7304):101-5. doi: https://doi.org/10.1136/bmj.323.7304.101
39. Sterne JA, Sutton AJ, Ioannidis JP, Terrin N, Jones DR, Lau J, et al. Recommendations for examining and interpreting funnel plot asymmetry in meta-analysis of randomised controlled trials. BMJ [Internet]. 2011;343:d4002. doi: https://doi.org/10.1136/bmj.d4002
40. Albers J, Jäkel A, Wellmann K, von Hehn U, Schmidt T. Effectiveness of 2 osteopathic treatment approaches on pain, pressure-pain threshold, and disease severity in patients with fibromyalgia: A randomized controlled trial. Complement Med Res [Internet]. 2018;25(2):122-8. doi: https://doi.org/10.1159/000464343
41. Castro-Sánchez AM, Matarán-Peñarrocha GA, Sánchez-Labraca N, Quesada-Rubio JM, Granero-Molina J, Moreno-Lorenzo C. A randomized controlled trial investigating the effects of craniosacral therapy on pain and heart rate variability in fibromyalgia patients. Clin Rehabil [Internet]. 2011;25(1):25-35. doi: https://doi.org/10.1177/0269215510375909
42. Castro-Sánchez AM, Matarán-Peñarrocha GA, Granero-Molina J, Aguilera-Manrique G, Quesada-Rubio JM, Moreno-Lorenzo C. Benefits of massage-myofascial release therapy on pain, anxiety, quality of sleep, depression, and quality of life in patients with fibromyalgia. Evid Based Complement Alternat Med [Internet]. 2011:1-9. doi: https://doi.org/10.1155/2011/561753
43. Castro-Sánchez AM, Matarán-Peñarrocha GA, Arroyo-Morales M, Saavedra-Hernández M, Fernández-Sola C, Moreno-Lorenzo C. Effects of myofascial release techniques on pain, physical function, and postural stability in patients with fibromyalgia: A randomized controlled trial. Clin Rehabil [Internet]. 2011;25(9):800-13. doi: https://doi.org/10.1177/0269215511399476
44. Castro-Sánchez AM, Aguilar-Ferrándiz ME, Matarán-Peñarrocha GA, Sánchez-Joya M del, Arroyo-Morales M, Fernández-de-las-Peñas C. Short-term effects of a manual therapy protocol on pain, physical function, quality of sleep, depressive symptoms, and pressure sensitivity in women and men with fibromyalgia syndrome. Clin J Pain [Internet]. 2014;30(7):589-97. doi: https://doi.org/10.1097/ajp.0000000000000008
45. Castro Sánchez AM, García López H, Fernández Sánchez M, Pérez Mármol JM, Aguilar-Ferrándiz ME, Luque Suárez A, et al. Improvement in clinical outcomes after dry needling versus myofascial release on pain pressure thresholds, quality of life, fatigue, pain intensity, quality of sleep, anxiety, and depression in patients with fibromyalgia syndrome. Disabil Rehabil [Internet]. 2019;41(19):2235-46. doi: https://doi.org/10.1080/09638288.2018.1461259
46. Ekici G, Bakar Y, Akbayrak T, Yuksel I. Comparison of manual lymph drainage therapy and connective tissue massage in women with fibromyalgia: A randomized controlled trial. J Manipulative Physiol Ther [Internet]. 2009;32(2):127-33. doi: https://doi.org/10.1016/j.jmpt.2008.12.001
47. Ekici G, Unal E, Akbayrak T, Vardar-Yagli N, Yakut Y, Karabulut E. Effects of active/passive interventions on pain, anxiety, and quality of life in women with fibromyalgia: Randomized Controlled Pilot trial. Women Health [Internet]. 2017;57(1):88-107. doi: https://doi.org/10.1080/03630242.2016.1153017
48. Marske C, Bernard N, Palacios A, Wheeler C, Preiss B, Brown M, et al. Fibromyalgia with gabapentin and osteopathic manipulative medicine: A pilot study. J Altern Complement Med [Internet]. 2018;24(4):395-402. doi: https://doi.org/10.1089/acm.2017.0178
49. Nadal-Nicolás Y, Rubio-Arias JÁ, Martínez-Olcina M, Reche-García C, Hernández-García M, Martínez-Rodríguez A. Effects of manual therapy on fatigue, pain, and psychological aspects in women with fibromyalgia. Int J Environ Res Public Health [Internet]. 2020;17(12):4611. doi: https://doi.org/10.3390/ijerph17124611
50. Salgado AS, Takemoto MH, de Souza CF, Salm DC, da Rosa D, Cardoso GC, et al. Gentle touch therapy, pain relief and neuroplasticity at baseline in fibromyalgia syndrome: A randomized, Multicenter trial with six-month follow-up. J Clin Med [Internet]. 2022;11(16):4898. doi: https://doi.org/10.3390/jcm11164898
51. Farrar JT, Pritchett YL, Robinson M, Prakash A, Chappell A. The clinical importance of changes in the 0 to 10 numeric rating scale for worst, least, and average pain intensity: analyses of data from clinical trials of duloxetine in pain disorders. J Pain [Internet]. 2010;11(2):109-18. doi: https://doi.org/10.1016/j.jpain.2009.06.007
52. Mease PJ, Spaeth M, Clauw DJ, Arnold LM, Bradley LA, Russell IJ, et al. Estimation of minimum clinically important difference for pain in fibromyalgia. Arthritis Care Res (Hoboken) [Internet]. 2011;63(6):821-6. doi: https://doi.org/10.1002/acr.20449
53. Bennett RM, Bushmakin AG, Cappelleri JC, Zlateva G, Sadosky AB. Minimal clinically important difference in the fibromyalgia impact questionnaire. J Rheumatol [Internet]. 2009;36(6):1304-11. doi: https://doi.org/10.3899/jrheum.081090
54. Lund I, Lundeberg T, Carleson J, Sönnerfors H, Uhrlin B, Svensson E. Corticotropin releasing factor in urine - a possible biochemical marker of fibromyalgia. Responses to massage and guided relaxation. Neurosci Lett [Internet]. 2006;403(1-2):166-71. doi: https://doi.org/10.1016/j.neulet.2006.04.038
55. Bialosky JE, Beneciuk JM, Bishop MD, Coronado RA, Penza CW, Simon CB, et al. Unraveling the Mechanisms of Manual Therapy: Modeling an Approach. J Orthop Sports Phys Ther [Internet]. 2018;48(1):8-18. doi: https://doi.org/10.2519/jospt.2018.7476
56. Coronado RA, Bialosky JE. Manual physical therapy for chronic pain: the complex whole is greater than the sum of its parts. J Man Manip Ther [Internet]. 2017;25(3):115-7. doi: https://doi.org/10.1080/10669817.2017.1309344
57. Meier ML, Hotz-Boendermaker S, Boendermaker B, Luechinger R, Humphreys BK. Neural responses of posterior to anterior movement on lumbar vertebrae: a functional magnetic resonance imaging study. J Manipulative Physiol Ther [Internet]. 2014;37(1):32-41. doi: https://doi.org/10.1016/j.jmpt.2013.09.004
58. Gay CW, Robinson ME, George SZ, Perlstein WM, Bishop MD. Immediate changes after manual therapy in resting-state functional connectivity as measured by functional magnetic resonance imaging in participants with induced low back pain. J Manipulative Physiol Ther [Internet]. 2014;37(9):614-27. doi: https://doi.org/10.1016/j.jmpt.2014.09.001
59. Laimi K, Mäkilä A, Bärlund E, Katajapuu N, Seikkula V, Karppinen J, et al. Effectiveness of myofascial release in treatment of chronic musculoskeletal pain: A systematic review. Clin Rehabil [Internet]. 2018;32(4):440-50. doi: https://doi.org/10.1177/0269215517732820
60. Valera-Calero JA, Fernández-de-Las-Peñas C, Navarro-Santana MJ, Plaza-Manzano G. Efficacy of Dry Needling and Acupuncture in Patients with Fibromyalgia: A Systematic Review and Meta-Analysis. Int J Environ Res Public Health [Internet]. 2022;19(16):9904. doi: https://doi.org/10.3390/ijerph19169904
61. Rodríguez Torres J, Cabrera Martos I, Torres Sánchez I, Ortiz Rubio A, Díaz Pelegrina A, Valenza MC. Results of an Active Neurodynamic Mobilization Program in Patients with Fibromyalgia Syndrome: A Randomized Controlled Trial. Arch Phys Med Rehabil [Internet]. 2015;96(10):1771-8. doi: https://doi.org/10.1016/j.apmr.2015.06.008
62. Araya-Quintanilla F, Gutierrez-Espinoza H, Fuentes J, Prieto-Lafrentz F, Pavez L, Cristi-Montero C, et al. Effectiveness of multicomponent treatment in patients with fibromyalgia: Protocol for a systematic review and meta-analysis. Syst Rev [Internet]. 2020 Dec 15;11(1):69 doi: http://dx.doi.org/10.21203/rs.3.rs-127742/v1